放射線治療部門
年間治療件数
様々な診療科と協力し、積極的に放射線治療を行っています。
他科からの要望も多く、今後更なる治療件数の増加が期待されています。
| 3年間(2012−2014年度)の治療件数 | 約 1600 件 |
治療内容の詳細
強度変調放射線治療(IMRT)
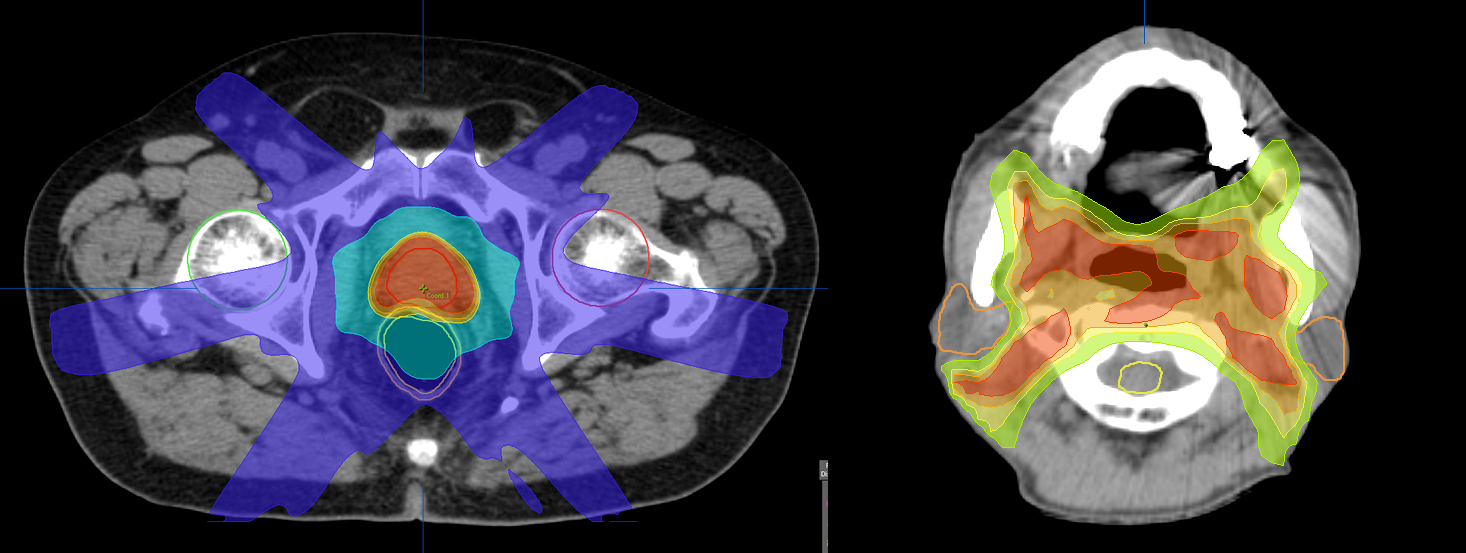
腫瘍の形状に合わせ放射線の強さを段階的に変化させ、複雑な形状にも対応すると同時に正常組織の被ばく線量をより低減できる放射線治療法です。前立腺癌を中心に開始しましたが、現在では頭頸部癌、婦人科腫瘍(子宮頚癌など)などへの治療も積極的に行っています。(下図を参照下さい。)
前立腺癌に対する外部照射では、前立腺のすぐ背側に隣接する直腸の副作用(直腸出血など)が問題となることがあります。IMRTを用いることで直腸への照射量を減らすことができ、副作用が起こる確率が減ります。結果として前立腺へはさらに線量を投与することができ制御率も上昇します。前立腺癌のリスク因子次第では、泌尿器科医の判断のもと内分泌療法の併用を行うこともあります。
頭頸部癌に対する従来の照射方法では、耳下腺の副作用がほぼ必発でした。耳下腺は放射線への感受性が高く、照射期間中から徐々に唾液量が減少してきます。癌が治った場合でも、長期間にわたり口渇で悩まされる患者さんが多かったのが事実です。IMRTを用いると耳下腺への線量を軽減でき、口渇が起こる頻度・程度が軽減されます。また口渇が起こった場合でも月単位の時間をかけて改善しやすいと言われています。
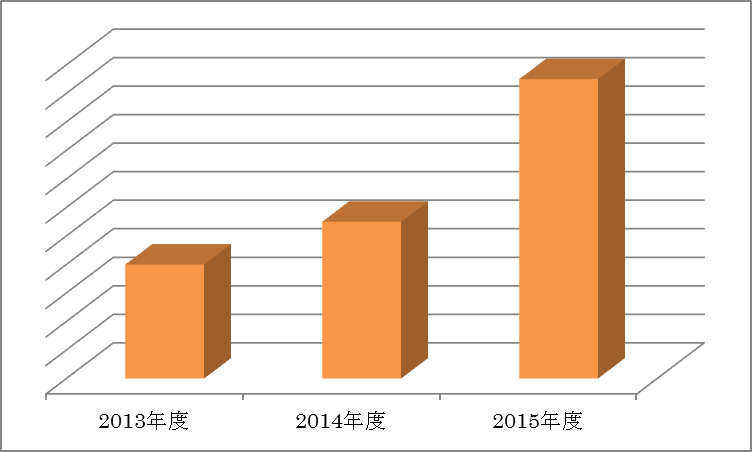
強度変調放射線治療(IMRT)件数
定位放射線治療(SRS/SRT)
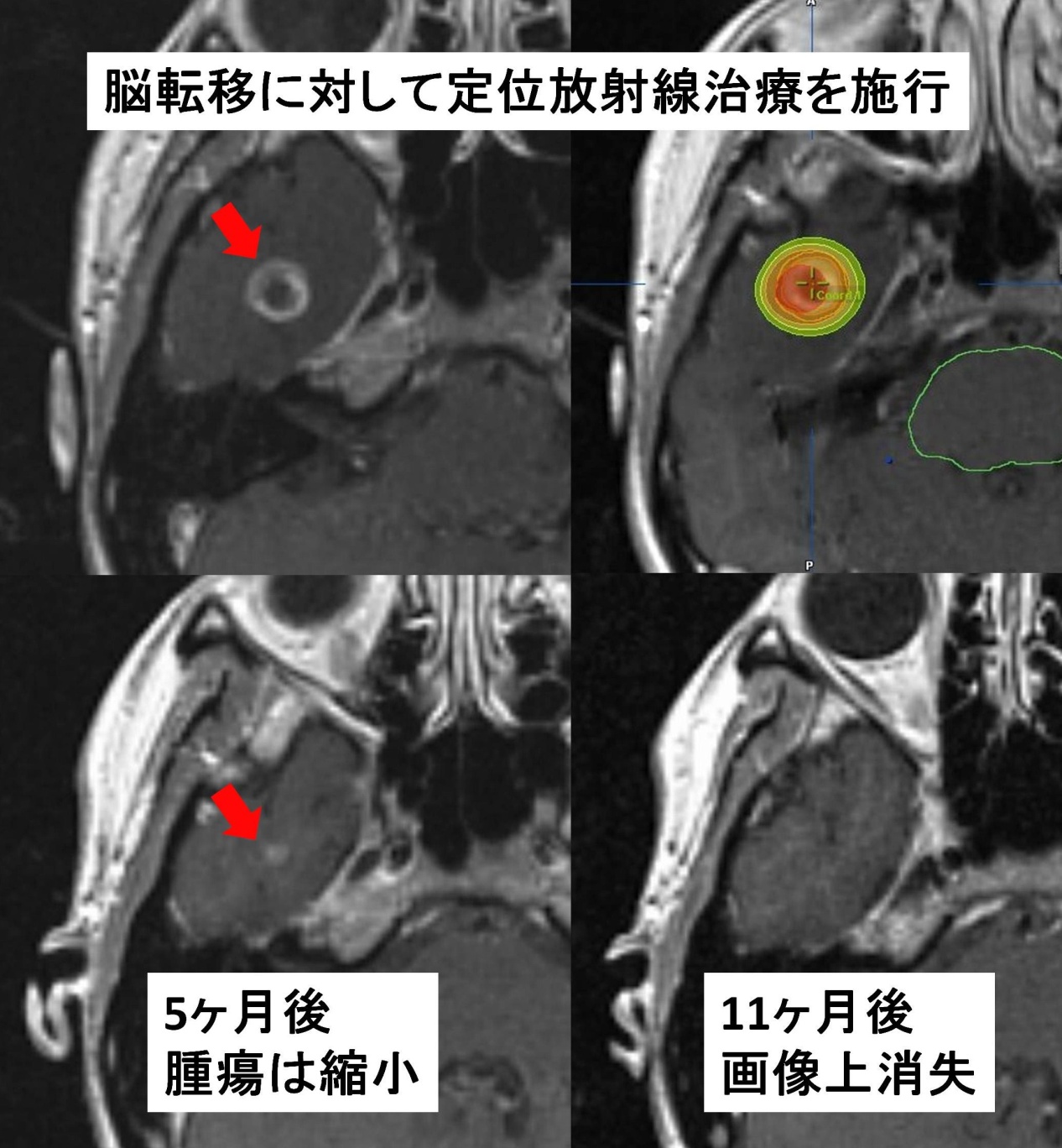
腫瘍に対し高精度に放射線を集中してあてる治療法です(ピンポイント照射)。病変には高線量を、周囲の組織は限りなく照射線量を減じることで高い腫瘍の制御が可能です。当院では脳腫瘍をはじめとする頭蓋内病変、頭頸部腫瘍、体幹部(肺癌、肺転移、肝臓癌、肝転移)を中心に治療を行っています。
当院での脳の定位照射の際は、ガンマナイフで必要となる頭蓋骨へのピン固定は用いません。代わりに合成樹脂でできたマスクを患者さんごとの顔の形状にあわせて作成して固定します。治療時には毎回、画像誘導下(IGRT)に1mm以下の誤差で正確に位置を合わせて治療を行います。一回のみの治療(定位手術的照射)だけでなく、照射回数を複数回に分けて治療することができます。そのためガンマナイフなどの治療対象を外れたサイズの大きな腫瘍や、病変の局在により危険性が高く定位手術的照射が行いにくい患者さんでも治療が可能です。
肺癌に対する定位放射線治療(体幹部定位放射線治療;SBRT)は本邦を中心に発達した照射方法です。当院でも以前から積極的に行っています。末梢型(肺の外側、縦隔に近い部位ではない)の病変であれば手術に近い治療成績が報告されています。また体へかかる負担が手術に比べ圧倒的に少ないのが利点です。手術で肺を切除していたり、肺気腫などで呼吸機能が不良な患者さんでも治療が可能です。高齢な方でも十分治療を受けることが可能です。
定位放射線治療(SRS/SRT)件数
| 直近3年間のSRS/SRT治療件数 | 約 250 件 |
子宮頚癌に対する腔内照射
子宮頚癌は古くから外部照射と腔内照射を組み合わせた放射線治療で治癒を目指せる代表的な疾患です。進行度の低い病期では手術と治療成績に差が無いと考えられています。一方、手術では治すことの困難な進行癌は、他に転移がなければおよそ半数程度は放射線で治癒することができると考えられていますが、最近では化学療法の併用により予後不良の進行癌の治療成績もかなり改善してきています。
子宮頚癌に対する放射線治療では腔内照射が重要な位置を占めますが、この治療が行える施設は限られているのが実情です。当院は県内トップの治療実績があり、他施設からも多くの紹介をいただき治療を行っています。
子宮頚癌に対する腔内照射件数
| 直近3年間の腔内照射治療件数 | 約 50 件 |
前立腺癌に対する小線源治療
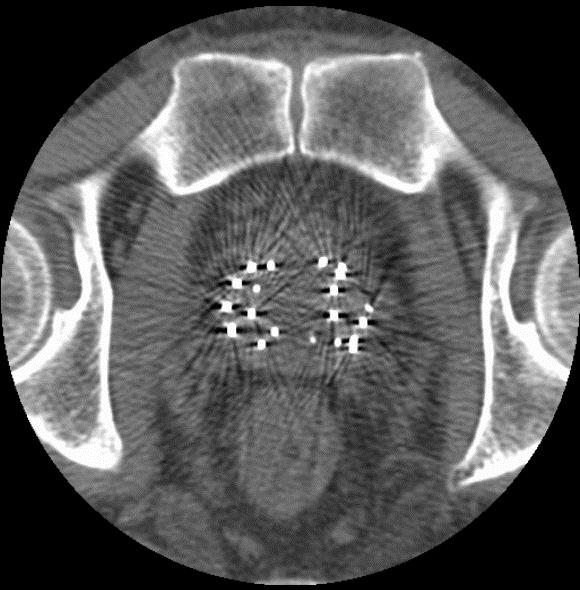
当院ではヨウ素125シード線源永久挿入による前立腺癌密封小線源療法を東海地方ではいち早く開始しました。泌尿器科との密な連携の下、治療を行っています。前立腺癌のリスク分類によって内分泌療法や外部照射も併用し、非常に良好な成績をおさめています。当院では外部照射を併用する場合、IMRTでの照射を行うことで、より質が高く、副作用の少ない治療を目指しています。
前立腺癌に対する小線源治療件数
| 直近3年間の小線源治療件数 | 約 90 件 |
診療放射線技師との連携
診療放射線技師は以下の事を担当しています。
治療計画CTの撮像
放射線治療を行なう際は、CT画像を用いてコンピュータ(治療計画装置)で、どのように放射線を当てるか、どれぐらいの量を当てるかを計算する必要があります。そのため、まずは治療時の体位を決め、CTを撮像します。照射部位によっては、体を固定する固定具・補助具を作成します。
照射業務
治療計画通りに位置を合わせ、放射線を照射していきます。当院では治療装置1台に対して2名の技師が担当しています。照射する位置や線量が間違っていないかなど、ダブルチェックをしながら照射を行っていきます。そして、照射後には照射された線量を記録していきます。治療期間中は毎日患者さんと接する事になりますので、何か変化があった場合は医師、看護師と連絡を取り、情報を共有するようにしています。
品質管理業務
学会などのガイドライン等を参考にして品質管理プログラムを作成し、治療装置が正常に作動しているかの確認や、高精度放射線治療と呼ばれる強度変調放射線治療や定位放射線治療の検証を照射業務終了後や休日を利用して行っています。
また、第三者機関による治療用照射装置の出力測定評価も定期的に行っています。
放射線治療に関係する資格(2018年3月現在)
医学物理士 2名
放射線治療品質管理士 3名
放射線治療専門放射線技師 3名
看護師との連携
放射線治療部門では専従看護師と初診やオリエンテーションなどを担当する看護師が約2名います。(2018年4月現在)
初診時
医師の診察前に体調確認を行い、放射線治療について不安・疑問なこと、特にお聞きになりたい事を伺いあらかじめ医師に伝えておきます。初診時には同席し説明内容を一緒に聞き理解の手助けをします。診察後には「放射線治療に関する説明書」に沿って振り返りわからないことや疑問がないかを確認します。
治療開始時
外来通院をされる患者さんには、治療の開始前後に放射線治療の特徴、当部門の治療の流れ、照射部位による部位別の副作用や日常生活の注意事項についてパンフレットを用いて説明します。
照射期間中
治療が開始となったら、毎日治療前に副作用の程度を確認し、対処方法や日常生活での不安はないか支援を行います。週に1回の医師の診察以外にも、副作用の程度が強い場合や何か不安なことがある場合など医師に相談することができます。
治療完遂後
治療後は主科での通院が主となりますが、当科でも放射線治療による副作用、効果について定期診察を受けてもらうことがあります。
当部門はがんセンターの一部門であり、治療を終えてからも、がん治療に対する悩みや緩和ケアについて、社会資源に関する相談など困っていることがあれば他部門と連携していますのでご相談ください。
画像診断部門
当科の特徴
1. ハイレベルな画像診断
最新の画像診断装置を用いて、各領域の専門家が責任を持って読影することにより、ハイレベルな画像診断を担保しています。またカンファレンス等で臨床科との連携を重視して診療にあたっています。難症例があればその都度複数の放射線科医でのディスカッションを行い、より正確な画像診断となるように心がけています。
2. 画像管理加算3
昨年度まで画像管理加算2を取得しておりましたが、今回の保険改訂で新たに新設される画像管理加算3を取得する見込みです。制約が大きくハードルが高い加算ですが、取得することにより病院の利益に大きく貢献しています。また即時読影を心がけることによって、病院の安全管理および速やかな診断に貢献できています。
3. 教育体制
若手医師に対しての教育を重視しており、朝・夕にそれぞれ30分の画像カンファレンスを行っております。また教育的な症例があれば、その都度若手医師を集めてミニカンファレンスが行われます。
年間撮像件数
最新鋭の多列検出器CT、3テスラ装置を含む高磁場MRI、PET/CTやSPECT/CTを含む核医学診断装置、乳房X線撮影装置等を用いて検査を行っています。同規模の大学病院の中ではトップレベルの検査数を誇ります。
| 直近3年間(2015年~2017年)のCT撮像件数 | 約 83500 件 |
| 直近3年間(同)のMRI撮像件数 | 約 38100 件 |
| 直近3年間(同)のRI撮像件数 | 約 10000 件 |
| (内FDG-PET/CT 約 6200 件) |
特殊検査内容
血管障害に対する安静及び負荷時脳血流定量評価(DTARG法)
脳神経外科と連携して、もやもや病や動脈狭窄/閉塞症例での術前予備能評価・治療効果評価を行います。
認知症に対する脳形態・血流解析(VSRAD・3D-SRT法やeZIS法)
アルツハイマー型認知症をはじめとして、変性疾患の補助診断に利用します。
乳癌、悪性黒色腫に対する術前センチネルリンパ節シンチグラフィ
放射線同位元素を用いてセンチネルリンパ節(見張りリンパ節)を同定し、リンパ節郭清に寄与します。
ゼヴァリンによるRI標識抗体療法
CD20陽性の再発または難治性悪性リンパ腫に対する治療適応の可否判定および治療を行います。
甲状腺アブレーション治療
甲状腺癌による甲状腺全摘後に、残存する甲状腺床を破壊する目的で外来アブレーション治療を行います。
大腸CT(CT colonography)
大腸内に炭酸ガスを挿入し、腸管を拡張させた状態でCTを撮影します。CTにて仮想内視鏡/注腸画像が得られます。
当院では、内視鏡検査と併用して行っています。
乳房トモシンセシス撮像
マンモグラフィ検査の一種です。乳房を圧迫した状態で装置が移動し、複数の角度から撮像を行うことで、1mm厚の乳房画像を作成します。
IVR(画像下治療)部門
年間IVR治療・検査件数
IVR(Interventional Radiology)とは、エックス線透視や超音波像、CTなど画像診断装置を使用しながら体内に細い管(カテーテルや針)を入れて病気を治す低侵襲な治療法です。他科と連携しながら様々な患者さんに低侵襲な治療を提供しています。
| 直近3年間のIVR治療・検査件数 | 約 900 件 |
腹部および胸部大動脈瘤に対するステントグラフト内挿術
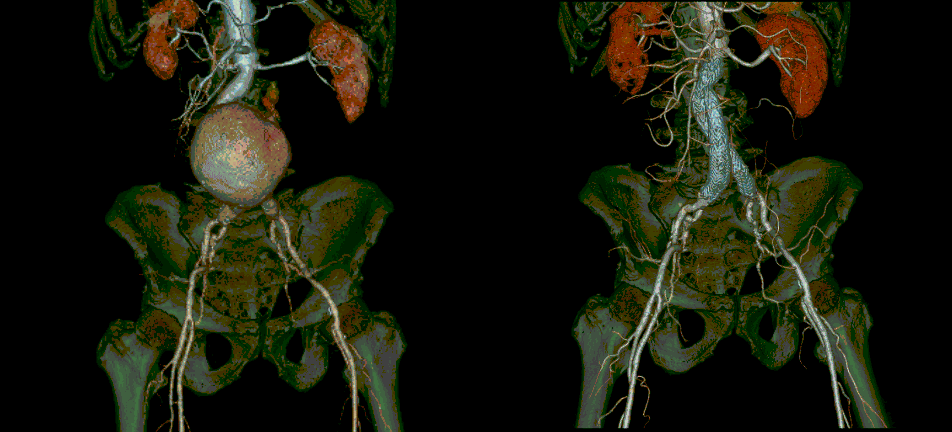
当院では2010年より血管外科との協力体制のもと、的確な画像診断に基づいた腹部および胸部大動脈瘤に対するステントグラフト内挿術を施行しております。
大動脈瘤は動脈硬化の進行等により、徐々に血管径が増大し、そのまま放置していると破裂して、死に至る疾患です。当院では開腹せず、小さな傷で治療可能なステントグラフト内挿術を破裂時の緊急対応も含めて積極的に施行しており、東海地方でも有数の症例数を誇っています。また最新のCTおよびMRI撮像技術を用いてより正確に、血管解剖を把握し、合併症の少ない、質の高い治療を提供しています。
大動脈瘤に対するステントグラフト内挿術治療件数
| 2010年からの件数 | 腹部 約 350 件 |
| 胸部 約 70 件 |
ステントグラフト内挿術後の合併症(エンドリーク)に対する血管塞栓術
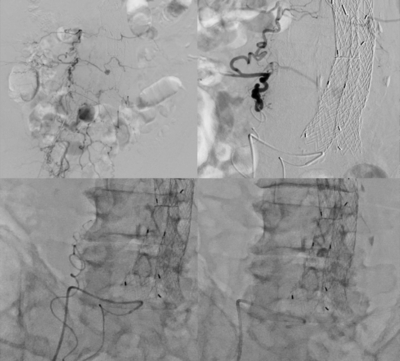
前述のステントグラフト内挿術の治療後に経過観察を行っていると中には追加治療が必要な患者さんがいらっしゃいます。その多くは治療後の動脈瘤腔に既存の大動脈分枝から血液が逆流したり、ステントグラフト接合部からの血液漏出等、「エンドリーク」と呼ばれる現象が原因であり、瘤内圧低下が得られず、場合によって瘤径増大を来すことがあります。特に元々の動脈瘤から分岐する動脈分枝からの逆流がその原因となることが多く、それに対し、経動脈的に塞栓術を行うことで瘤径拡大を防ぐ治療があります。
当院では、複数のカテーテルを組み合わせるなどの最先端の技術を取り入れ、低侵襲で確実な治療を実現しています。
ステントグラフト内挿術後の合併症(エンドリーク)に対する血管塞栓術治療件数
| エンドリークに対する血管塞栓術治療件数 | 約 40 件 |